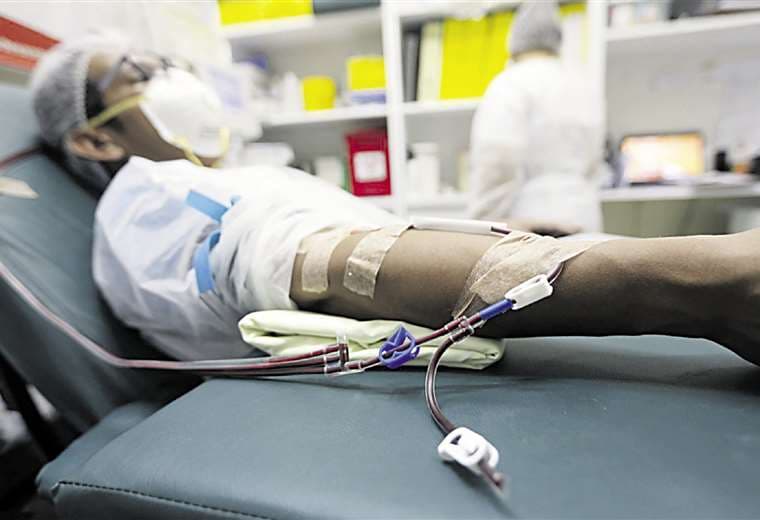
Plasma o cama libre, el dilema de la saturación hospitalaria
La instructiva del Sedes flexibilizó los criterios de alta a pacientes Covid-19, uno de ellos es sin pruebas de laboratorio, para acelerar el descongestionamiento de los centros de salud. Los médicos no se oponen, pero dan pautas para el uso del plasma
“Luego del análisis de la situación actual de la epidemia y ante la gravedad de la situación que atravesamos, es pertinente modificar los criterios de alta de pacientes Covid-19, bajo dos elementos. El primero es una estrategia basada en pruebas de laboratorio, es decir, si el resultado es negativo a los 14 días, tomar pruebas en 24 o 48 horas y dar de alta al paciente del lugar donde se encuentre internado o aislado (…). La segunda estrategia, no basada en pruebas de laboratorio, apela a salvar vidas de cientos de pacientes que a diario esperan camas para salvarse, y determina el alta obligada a los 21 días de inicio de la enfermedad, con o sin prueba”, dice la Resolución 28/2020, de los últimos días de mayo, del Servicio Departamental de Salud (Sedes).
Aunque se hicieron las gestiones, no se logró contactar a Marcelo Ríos, titular del Sedes, según el documento de esa institución, la decisión se respalda en que la oferta de camas y Unidades de Terapia Intensiva (UTI) ha sido sobrepasada. Los pacientes esperan en las puertas de emergencia, agonizan en sus domicilios y la prueba PCR, la infalible, escasea y a veces sale cuando el paciente ya ha fallecido. Eso ocurre mientras la pandemia recién se encamina a la fase de meseta, la de mayor cantidad de casos. Los rastrillajes en distritos han demostrado que las cifras oficiales no van a la par de los contagios reales. Como en el resto del mundo, el Covid-19 también rebasó el sistema sanitario.
Uno de los posibles efectos de la flexibilización de las pruebas de laboratorio recaería en la donación de plasma, ya que uno de los requisitos para donar era la presentación de dos resultados negativos con PCR. Sin embargo, igual que para el diagnóstico, para el que optaron por hacer tomografías o Rayos X, los médicos también se muestran flexibles para dar el alta sin PCR y buscan mecanismos alternativos que no afecten en gran manera la donación. Todo con tal de despejar las camas y disminuir el drama en las puertas de los centros de salud.
Paralelamente, el Banco Regional de Sangre gestiona su próxima máquina de aféresis (procedimiento para extraer el plasma), del mismo modo que la Caja Nacional de Salud (CNS) y la Caja Petrolera de Salud (CPS) ya hicieron el pedido de sus primeras máquinas, para estar al ritmo de las necesidades de los pacientes que se complican y saturan las unidades de terapia intensiva (UTI).
“Nuestra realidad es difícil, en lo que respecta a espacios, pero creo que algunas situaciones se están moviendo, como el plasma, quizás a veces por el lado ‘oscuro’, igual de algún modo hay más facilidad. Personalmente he usado en dos pacientes en el San Juan de Dios y en otros dos en el Plan 3.000 y logramos avances, a algunos les sienta bien, más aún si se aplica en las fases tempranas de la enfermedad grave. Aunque la gente quiere plasma para todo, y nosotros estamos seleccionando los casos”, explica Andrés Martínez, encargado de la UTI Covid-19 del hospital San Juan de Dios y médico en el Plan 3.000.
No es agua bendita
“Voy a ser sincero. El plasma es un aditamento más, no es agua bendita. Es muy diferente lo que hacen en otros países alrededor nuestro, nosotros no seleccionamos o tamizamos los anticuerpos que el paciente recuperado ha generado; sacamos plasma y puede ser que haya elementos favorables o no”, explica Mauricio Martínez, jefe médico de cuidados intensivos de la Caja Nacional de Salud.
Según él, si se usara el plasma en el tiempo indicado y con el tamizaje óptimo (el de otros países), podría tener un 90% de incidencia favorable en casos de Covid-19. Dice que por ahora, y de acuerdo a su experiencia, cuando se aplica en buen momento, hay 65% de respuesta satisfactoria y cuando se dosifica en etapa tardía, la evolución de los pacientes solo llega al 20%.
“En la foto de algún plasma hiperinmune de otro lado, puede verse el tamizaje, el peso molecular y todo. Pero la de Bolivia solo dice plasma de paciente recuperado, y no sabemos si está o no tamizado. Desde mi experiencia, cuando traen del Banco Regional de Sangre es más efectivo. Contar con la tecnología para hacer el tamizaje de anticuerpos para Covid-19 es radical porque si la tuviéramos evitaríamos que los pacientes ingresaran a terapia, a la intubación y el uso de ventilación mecánica, las terapias no estarían colapsadas”, dice.
Para Eduardo Ustarez, hematólogo de la CNS, hay la posibilidad de que algunas personas hubieran tenido poca cantidad de virus (Covid-19 leve) y por tanto no tuvieron necesidad de hacer gran cantidad de anticuerpos, “el cuerpo hace lo estrictamente necesario, o si enfermó y ya ha pasado mucho tiempo de haberse curado, tiene la carga baja, y puede ser que esa cantidad no sea útil. Una de las recomendaciones es que el plasma utilizado sea de dos personas diferentes, para minimizar esa posibilidad. Es un poco a ciegas lo que se hace en cuanto a la cantidad”, reconoce, y con eso responde a una de las interrogantes de por qué algunos pacientes receptores de plasma no mostraron mejoría.
Sobre el momento propicio para aplicarlo, Andrés Martínez dice que el plasma tiene como fin evitar que el paciente empeore, y que lo recomendable es ponerlo en la etapa hiperinflamatoria, es decir cuando el paciente está desarrollando la mayor cantidad de síntomas. “Se está usando indiscriminadamente en todos los pacientes y eso está mal. Cuando la familia atraviesa un drama y tiene un familiar en estado crítico, hará todo por salvarlo y no entra en razón. Pero si comenzamos a educar sobre qué paciente requiere, bajaríamos la exigencia de que todos pidan plasma porque estamos quitando las oportunidades a los que sí tienen riesgo de vida y podrían responder a este tratamiento. Lo más dramático que puede suceder a cualquier ser humano es no tener chance porque falta de acceso a una cama de terapia intensiva, y hablo de pacientes jóvenes que están en la puerta de los hospitales falleciendo”, lamenta.

Para Martínez, la idea es que el plasma se aplique antes de entrar a terapia, donde las estadísticas no son las más alentadoras, aunque las de él están entre las relativamente optimistas. “Tengo mi estadística del mes pasado en el domo de la CNS, de 88 pacientes, 22 de ellos hemos extubado, hemos devuelto a la sociedad 22 vidas. Tenemos 15 fallecidos”, informa.
Reconocer el momento indicado
Los médicos reconocen los momentos más propicios para aplicar el plasma, cuando el paciente empieza a complicarse, desde el punto de vista laboratorial y clínico, en el primero, se piden marcadores de respuesta hiperinflamatoria y van monitoreando sus valores. “Cuando estos valores están muy elevados y triplican su valor basal, hay que pasar plasma porque sabemos que ese paciente tiene mucha probabilidad de complicarse, y no solo el plasma, el corticoides tiene un papel importante”, explica. Desde el punto de vista clínico, el que se observa a simple vista, el paciente que comienza a sentir mayor fatiga al mínimo esfuerzo, “es signo de alarma, o cuando se le acelera la respiración por minuto, lo que normalmente es de 12 a 14 ciclos, pasa a ser entre 28 y 30 ciclos, hiperventila, se cansa y puede hacer parada respiratoria. También es señal de alarma la tos, el dolor en la espalda, pleural”, augura.
Para el hematólogo Ustárez, mientras más pronto, mejor. Dice que no tiene sentido pensar en darles a los asintomáticos, o a los que tienen síntomas leves y sin cambios en la tomografía.
“El plasma está indicado en quien tiene enfermedades de base y puede estar en riesgo su vida, y sobre todo en el que ya tiene lesiones tomográficas, o en el paciente que llega con falla respiratoria a la emergencia”, explica, con la esperanza de optimizar las pocas dosis que hay actualmente.
Según Yitzhak Leigue, director del Banco Regional de Sangre de la Gobernación, y el más completo por el momento en el departamento, en su unidad las donaciones están por encima de los 100 procedimientos.
Olga Santos, directora del Banco de Sangre de la Caja Petrolera de Salud, dice que no tiene el dato exacto, pero que aproximadamente llevan como 13 procedimientos para extracción de plasma, pero con el método convencional, que consiste en sacar toda la sangre, para después reponer los glóbulos rojos al donante con una transfusión. “No tenemos máquina de aféresis, estamos sacando plasma del método convencional, igual que la CNS y que Zuna. Al reponerle sus glóbulos rojos al donante, puede volver a donar en siete días; si no se hace la reposición se tiene que esperar como una donación normal, entre dos y tres meses”, explica.
Dice que está aprobada la compra de la máquina de aféresis para la CPS, que como mínimo tomará un par de meses en llegar. Santos explica que la gente recurre más al Banco Regional porque además necesita sacar dos plasmas de una sola donación, “y nosotros no podemos, así que van y pagan lo que cuesta el set, no sé si la caja les hace la devolución”, indica.
En la CPS “con una prueba PCR negativo, si está dentro de los días establecidos, más una serología que dé IGG positivo e IGM negativa, ya se puede sacar plasma. Ya que no se hace PCR a todos y hay gente que no tiene ni una PCR. La serología solo nos dirá si el donante tiene anticuerpos para Covid-19, porque si dice que no tiene, entonces ese plasma no sirve, aunque tuviera las dos PCR negativas”, aclara.
Teresa Rodríguez, encargada del Banco de Sangre de la Caja Nacional de Salud, dice que ya están en proceso de traer el equipo de aféresis, “si todo sale bien esperamos que hasta el 10 de julio llegue. Hasta el momento hemos realizado 27 procedimientos”, explica, todos igual que la CPS, con el método convencional, pero no reponen los glóbulos rojos a los donantes.
A la pregunta de cómo un ‘monstruo’ como la CNS, con 800 mil asegurados, no tiene una máquina de aféresis, responde que antes lo que más se pedía era la plaquetoféresis, para pacientes con leucemia, otros tipos de cáncer y dengue hemorrágico.
Con respecto a la instructiva del Sedes, Rodríguez dice que como institución están elaborando un protocolo acorde a sus necesidades. “Hay asintomáticos que solo tienen la prueba positiva y ellos se van a sus casas y no se hacen la prueba negativa. Mucha gente ahora no tiene resultados negativos, solo el positivo (el de diagnóstico)”, sostiene.
Tanto para dar de alta y liberar camas, como para donar plasma a la velocidad de la pandemia, las reglas del juego empezaron a relajarse desde hace rato, para que la puerta de Emergencia y los hogares dejen de ser escenarios de decesos. “Ya no hay espacio ni en clínicas privadas, entonces deberíamos ser más flexibles. Si el paciente viene con su tomografía o cuadro clínico, que se le haga la medición de anticuerpos y si sale positivo, yo lo liberaría para que dé la sangre, al menos por este momento. Hay un acápite de la Ley de Transfusión que dice que en momentos de catástrofe uno puede romper las reglas, es momento de ser más flexibles”, respalda las instructivas Ustarez.